食道がんの再発でも楽に余命を伸ばす!末期からでも回復する治療を医師が解説

こんにちは。加藤隆佑です。がん治療専門医として、小樽協会病院という総合病院で勤務しています。
さて、今日は、食道がんについてのお話です。再発の食道がんで、長くは生きられないと、途方にくれているかもしれません。しかし、必ずしも、そうではありません。
油断ができない状況であることは事実ですが、劇的に良くなる方は、いらっしゃいます。
たとえ、抗がん剤治療ができないような、末期の状態であっても、よりよい状態にもっていくことは、できます。余命宣告をされていたとしても、余命をさらに伸ばすことは、できるのです。
また、あなたが、副作用で苦しんでいるならば、もっと楽に治療を受けることも、できるようになります。
希望を持ちつつ、治療を受けていきましょう。
そして、再発の食道がんを克服する確率を、跳ね上げていきましょう。
そこで、私の18年間の食道がん治療の経験を踏まえて、食道がんをさらに小さくするために、すべきことを、書いていきます。

目次
- 食道がんが再発する理由とは?
- 再発した食道がんに対して、手術による治療は意味がないのか?
- 再発した食道がんに対して、抗がん剤治療はどの程度の効果があるのか?
- 抗がん剤治療の効果を、どのように確認する?
- 食道がんの5年生存率を、もっと、高くできる。
- 再発の食道がんは余命を数える段階?
- 抗がん剤の効果を、増強させることは、できる。
- 私、加藤隆佑が、このような治療法を取り入れたきっかけとは?
- 免疫療法は、効果があるのか?
- 遺伝子検査は、効果があるのか?
- 抗がん剤の副作用を、もっと取り除くことが、できる。
- 再発した部位に合わせた特殊な治療法と症状
- 食道がんによる痛みは、もっと、とる事ができる。
- 再発の食道がんは治る?それとも、末期で余命を数える段階?そして末期症状とは?
食道がんが再発する理由とは?
食道がんが再発する理由は2つです。
1つ目は、手術の刺激で、がん細胞が、散らばったという理由です。
もう1つの理由は、手術の際に行われた検査では、小さすぎて分からなかった癌細胞が、時間とともに大きくなり、検査で分かるようになったという理由です。
再発した食道がんに対して、手術による治療は意味がないのか?
食道がんの再発では、肝臓、肺、腹膜、複数のリンパ節に、がん細胞がある状態のことです。がん細胞が、体に広く散らばっていると予想されます。
手術では、すべてのがんを、取り除けませんので、手術による治療は、なされないことになります。
一方で、抗がん剤であれば、血流にのって、体中にひろがったがん細胞に、がんを倒す薬の成分を、行き渡らせることができます。
うまく抗がん剤が効いてくれると、がんを抑えることに、非常に役立ちます。
抗がん剤が、再発した膵臓がんの治療における主役になるのです。
その治療により、体に広く散らばっているがんが、制御できたと予想される場合は、根治を目指した手術が、なされることも、あります。

さて、先ほど、食道がんが再発していると、がん細胞が、体に広く散らばっていると予想されるとお話しました。
しかし、すべての方が、再発しているからといって、がん細胞が、体に広く散らばっているわけではありません。
再発した部位だけに、がん細胞がとどまっていることも、あるのです。
特に、以下のようなケースにおいては、再発した部位だけに、がんがとどまっている可能性が、あります。
- 再発した病巣の数が1から3個くらいのケース
- 局所再発であるケース
ちなみに、局所再発とは,食道がんの手術をした近くに再発をすることです。
このような状況に置かれているならば、根治を目指した手術や放射線治療を、検討することがあります。
再発した食道がんに対して、抗がん剤治療はどの程度の効果があるのか?

白金系の抗がん剤(シスプラチン、ネダプラチン、オキサリプラチン)、5ーFU系の抗がん剤(5ーFU、TS-1)、タキサン系の抗がん剤(ドセタキセル)、免疫療法(キートルーダやオプジーボ)を組み合わせて、治療をすることが、多いです。
もう少しで承認される可能性が高く、もっとも効果が期待される治療法は、以下の治療法です。
シスプラチン+5-FU+キートルーダ
上記のものが承認されるまでは、以下のような組み合わせで、治療は行われています。
- シスプラチン+5-FU+ドセタキセル
- オキサリプラチン+5-FU+ロイコボリン
- ネダプラチン+5-FU
- ネダプラチン+ドセタキセル
- ドセタキセル
- オプジーボ
- TS−1
TS−1は飲み薬です。体への負担は少ない治療です。
一方で、シスプラチンを併用する薬は、体への負担が重い治療となります。
体力がない方には、注意を払って用いないといけません。
また、抗がん剤治療と同時に、放射線治療を受けることにより、再発したがんを、さらに小さくすることを試みることも、あります。
ちなみに、食道がんのガイドラインには、以下のような記載があります。
長期生存または完治する症例が少なからずあることも明らかであり、積極的治療を行うことが良い。
食道がん切除後の再発の治療法は,再発の仕方や再発部位に応じて選択される。
再発時の全身状態や、手術可能な再発かどうか,術前または術後に放射線照射がされているかなどでも、治療法が変わる。
再発しても完治することは、あります。
しかし、食道がんの治療において、抗がん剤の選択肢は、多い訳ではありません。従って、以下のことも、事前に考えておくとよいです。
受ける価値のある治験はないか?
また、再発の食道がんの治療は、長期にわたると予想されます。
そこで、抗がん剤による副作用で、体力を失わないようにしないといけません。体力を消耗してしまうと、病院での治療を受け続けることが難しくなるからです。
そのために、副作用に悩まされないようにしましょう。
そして、工夫をすることにより、副作用をかなり抑えることはできます。
もし、抗がん剤治療に手詰まり感がでれば、こちらの治療法を、検討することになります。
抗がん剤治療の効果を、どのように確認する?
2ヶ月間ほど、治療を行った上で、抗がん剤の治療効果を確認します。
CTや、腫瘍マーカーの数値で、がんの増殖が抑えられていれば、抗がん剤の効果はあると判定されます。
がんの勢いが強く、切羽詰まった状態の時もあります。その場合は、2ヶ月よりもっと短い期間で、抗がん剤の効果判定をします。
適切なタイミングで、抗がん剤の効果の判定をすることが大切なのです。
適切なタイミングで、やってもらえるかは、医師の腕による部分も、多いところです。
「もっと早い段階で抗がん剤の効果判定を行い、別の抗がん剤を変更しておけば、もっと長く元気に過ごすことができたかもしれない。」ということも、あるということです。
そして、一部の人は、劇的に効いて、手術ができるくらいになることもあります。
だからこそ、治らないと決めつけないで、治療を受けるというスタンスは必要です。
腫瘍マーカーが上昇してきたら、どうしたらよい?
定期検査の結果で、腫瘍マーカーが少し上昇することがあります。そのくらいならば、腫瘍マーカが少し上がった程度では、不安に思う必要はありません。
しかし、右肩上がりに上昇する場合は、注意が必要です。
たとえ、正常域内であったとしても、右肩上がりに数値が上昇するときは、がんが増殖している兆候です。
治療に、なんらかの工夫を付け加えないといけないサインと、言えます。
食道がんの5年生存率を、もっと、高くできる。
先ほど、お話したように、食道がんの治療では、抗がん剤の選択肢が、それほど多くはないという問題点が、あります。
そこで、標準的な治療法以外の治療も、常に念頭に入れてることも、大切です。
そのことが、より長期間に渡って、がんを抑えることに、つながります。
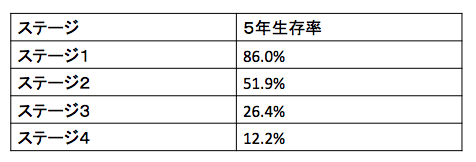
さて、上記のデータは、2006年から2008年の間に、食道がんの診断や治療を受けた患者様に基づいたデータです。
5年生存率は、このデータに基づいて、説明されることが多いです。
つまり、10年前の治療に基づくものですので、現在の発達した治療であれば、よりよい治療成績になっています。
以前に比べれば、食道がんの治療効果は、高っているのです。
ちなみに、再発の場合の5年生存率は、ステージ4の食道がんと、ほぼ同じとなります。

再発の食道がんは余命を数える段階?
再発の食道がんであっても、数年にわたって、元気にされている人はいます。中には、完治に持ってこれるケースもあります。
一方で、全身に転移して食事もほとんど食べられない状態の再発ですと、数週間しか生きられない人もいます。
結果として、再発した食道がんの生存期間の中央値は、約12ヶ月となります。
そして、工夫をすることにより、さらに、生存期間を伸ばせることは、様々な医学データから判明しています。
さて、なかには、再発した食道がんでも、画像上、がんが、指摘できない状態に持っていく事ができるケースもあります。1つ事例をあげます。
再発した食道がんでも治ることがあるということを示すために、食道がんよりも、難治性のがんである膵臓がんを例にだして、お話しします。
肝臓に転移があり、ステージ4の診断。
抗がん剤治療で、肝臓の転移は消失。
しかし、すい臓のがんの部分は、大血管を巻き込んでいて、手術では、とれない状態。しかし、これ以上の抗がん剤治療の継続は困難であり、手術を試みることになる。
手術で、お腹の中を見てみると、血管を巻き込んでいる部分は、がんではなく、治療により繊維化した部分であることが、判明。
最終的に、手術で、がんを取り除くことができる。
ステージ4のすい臓がんであっても、治ることはあります。このことは、食道がんでも、言えます。
さて、このような、良い治療結果にしていくためには、病院の治療だけを受けていれば良いわけではありません。
いろんな工夫を、取り入れていく必要があります。
抗がん剤の効果を、増強させることは、できる。
抗がん剤治療や放射線治療の効果を、よりよいものに、することは、できます。
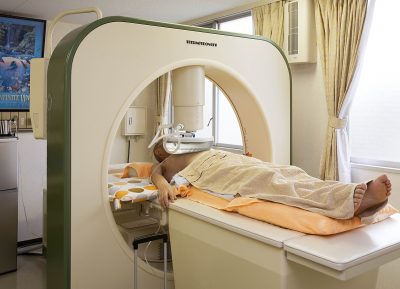
例えば、ハイパーサーミア(温熱療法)を併用することも、よいでしょう。
よりよい治療結果につながるというデータは、複数あります。
保険診療で、ハイパーサーミアを受けることができるケースが多いです。
以下のような機械で、病巣を加熱します。
また、東洋医学を併用すると、よりよい治療結果につながるというデータも、複数あります。
たとえば、漢方薬の内服は、東洋医学における代表的な治療法です。
エキス顆粒の漢方や、タブレット状の漢方であれば、水と一緒に飲むだけです。
 煎じる漢方の場合は、以下のような漢方を、ヤカンなどで煮出して、煮出した液体だけを飲みます。
煎じる漢方の場合は、以下のような漢方を、ヤカンなどで煮出して、煮出した液体だけを飲みます。
購入に関してですが、保険診療の中で処方してもらえる、漢方もあれば、保険の効かない漢方もあります。
保険の効かないような、特殊な漢方は、漢方薬局で購入することになります。

一方で、漢方やハイパーサミアは、十分に普及していないのも、事実です。主治医は、これらの治療のことを知らないがために、「そんな治療は、役に立たない」と言われる方も、います。
私も、以前は、そのように感じていました。
しかし、効果を肌身で感じてからは、「ハイパーサーミア」や「漢方」は、非常に有効な治療の1つと確信しました。
子宮がんの事例になりますが、以下のような事例が、あります。
再発した子宮頸がんに対して、抗がん剤と放射線治療を行うものの、がんは、増大してしまう。
そこで、2種類の漢方を追加する。
その結果、腫瘍マーカーは下がり、がんも、縮小する。
今回ご紹介した事例は、子宮がんでしたが、食道がんであっても、漢方は、非常に有効な治療手段です。
さて、幸いなことに、最近は、漢方に理解を示してくれる医師が、増えてきています。
大切なところなので、もう一度、書きます。
病院の治療は、データも豊富であり、重要な治療法であることは、事実です。その治療法を軸にしつつ、「ハイパーサーミア」や「漢方」といった枝葉をつけると、もっとよいです。
副作用を減らすことにも、つながります。
あなたの今の治療に、簡単に取りいれられる漢方に関しても、こちらで学ぶことができます。
私、加藤隆佑が、このような治療法を取り入れたきっかけとは?
私は、医師として、18年のキャリアがあります。
西洋医学のトレーニングを徹底的に受けました。

しかし、専門医をとり、ある程度のことができるようになった頃より、がんの治療に、大きな疑問を感じるようになりました。
治療の結果、副作用に悩まされる人が大勢いる。ベストの治療をしても、患者さんは、必ずしも幸せになってくれない。
さらに、患者さんだけでなく、家族もとても辛い思いをしている方が多い。
病院では治療だけで、心のケアをしてくれる人がいない。
このような思いに、悩まされるように、なったのです。そこで、いろんな治療法を勉強しました。
患者さんや、そのご家族の不安を取り除くための、カウンセリングのトレーニングを受けました。
また、いろんな治療法を学ぶ過程で、漢方、食事療法、そしてハイパーサーミアは効果があり、再現性のある治療法であることを、知ることができました。
このような経緯があり、現在は、西洋医学に、漢方、食事療法、そしてハイパーサーミアを組み込んだ治療を、提案しています。
たとえ、ステージ4のがんであったとしても、完治にもっていく確率をあげることができます。
私の情報発信は、一人でも多くの方に、このことを伝えるための、挑戦でもあります。
そして、がんになっても、毎日の生活に楽しみを持ちながら、生活を送って欲しいと思います。

免疫療法は、効果があるのか?
免疫療法には、2種類あります。1つ目は、保険診療で認可されている免疫チェックポイント阻害薬のことです。例えば、オプジーボといった薬剤です。
そして、ここでお話しするのは、自由診療で用いられる免疫療法です。リンパ球や樹状細胞といった免疫に寄与する細胞を、あなたの体のなかに、注入する治療のことです。
「データが乏しく、値段も高く、効果もほとんどない」と主張される医師は、多いです。
しかし、本当なのでしょうか?
ここでは、詳細は割愛しますが、結論は、以下の通りです。
頻度は低いながら、抗がん剤が、がんを小さくすることを、強力に後押しすることがある。
そうである以上、一部の方には、有効な治療法であると考えるのが妥当です。
遺伝子検査は、効果があるのか?
手術の検体や採血で、がん細胞の遺伝子を調べます。その遺伝子の結果から、あなたに有効かもしれないお薬を、知ることができます。
例えば、遺伝子検査をした結果、以下のような結果がでたとします。
BRAFV600変異陽性
この場合は、エリブリンという抗がん剤が有効かもしれない、ということになりまず。
ちなみに、エリブリンは、食道がんでは、保険診療ないで用いることができない薬剤です。
従って、エリブリンで治療をすることになったとしても、全額自費になるという問題はあるのですが、遺伝子検査を通して、あなたのがんを抑える新たな薬剤が判明するかもしれないのです。

抗がん剤の副作用を、もっと取り除くことが、できる。
抗がん剤の副作用で、寿命が短くなることがある。
抗がん剤は、がん細胞だけでなく正常な細胞にも影響を与えます。
特に髪の毛、口や消化管などの粘膜、あるいは血球をつくる骨髄は、影響を受けやすいです。その結果、脱毛、口内炎、下痢が起こったり、白血球の数が少なくなることがあります。
また、全身のだるさ、吐き気、手足のはれ、しびれ、動悸(どうき)、肝機能障害、腎機能障害が出ることもあります。
こうした副作用が、どの程度出るかに関しては、個人差があります。

副作用が著しい場合には、抗がん剤の量を減らしたり、抗がん剤治療を中断します。
副作用がひどいと、体力を消耗するからです。高齢の方ですと、そのことがきっかけで、寝たきりになることもあるのです。
寿命が短くなることにも、つながります。
このようなことを避けるために、あなたが辛いと思っている副作用を、主治医に、しっかり伝えましょう。そして、副作用を取り除いてもらいましょう。
幸いにも、最近は、副作用を、かなり取り除けるようになっています。
抗がん剤の副作用を取り除くために、◯◯を伝えないといけない。
例えば、以前は、吐き気で悩まれる方が、非常に多かったです。しかし、最近は、そのようなことは、減りました。非常によく効く吐き気止めの薬を、使えるようになったからです。
以前とは、比べものにならないくらいに、吐き気に悩まされずに、治療を受けられるようになってきています。
そのような事実があるにもかかわらず、吐き気に悩まされながら治療を受けられている方がいらっしゃるのも、事実です。
その原因として、以下の理由があげられます。
- 副作用で苦しんでいることを、主治医が把握できていない。
- 主治医が、副作用対策を、熟知していない。
本来であれば悩まなくてもよい副作用に、悩まされることがあるのです。
普段から、医師とのコミュニケーションを、しっかりとることが、必要です。コミュニケーションをとっても副作用がとれない場合は、セカンドオピニオンで、他の医師の意見を聞きましょう。
私の外来にも、そのような悩みで、受診される方は、いらっしゃいます。

副作用の原因で、もう一つ忘れてはいけない理由は、過剰な量の抗がん剤が投与されていることがありることです。
もう少し具体的にお伝えします。
抗がん剤は、体重と身長から、投与量を計算しますので、体重が減ったならば、抗がん剤の量を、減量しないといけません。
しかし、体重が減ったにも関わらず、抗がん剤の量を減らさずに、投与されていることがあるのです。
それは、過剰な量の抗がん剤になり、強い副作用がでることになります。
体重の1キロ程度の減少は、気にしなくてもよいですが、それ以上の体重の減少のときは、主治医に伝えるべきです。
抗がん剤による口内炎は、もっと楽にできます。
エレンタールという栄養ドリンクがあります。これを飲むと、抗がん剤によってできる口内炎を減らすことができるというデータがあります。
データの数は少ないのですが、その効果を実感して、診療に利用している病院も複数あります。
私もエレンタールの効果に驚き、よく用います。
ちなみに、私は、これまで2冊の本を出版させていただきました。
そして、どちらの本にも、エレンタールの効果のことを、書いています。
諦めないでいろいろ調べてみると、あなたの悩みを解決できる方法があるのです。
ちなみに、私は、広くは普及していない治療方法であったとしても、しっかりリサーチします。
そして、再現性があって、効果があるものは、ブログなどで、書いています。
標準的な治療だけが、治療でないことは、知っておいて欲しいです。
抗がん剤による吐き気は、もっと楽にできます。
抗がん剤の副作用である吐き気を、もっと取り除くことは、できます。
最近になって、非常に効果のある吐き気止めの薬がでたからです。
しかし、その薬を主治医が適切に用いることができないために、吐き気を取ることができていないケースを、たまに見かけます。
そのような可能性があるときには、セカンドオピニオンなどで、他の医師の意見を仰ぐのも、よいでしょう。
また、あなたが、吐き気で辛い事を、主治医に伝えたつもりでも、伝わっていないことは、多いです。
そのような場合は、主治医に伝えたいことを、短い手紙に書いて、外来の診察の前に渡すとよいでしょう。
確実に、あなたの伝えたい事が伝わります。
あらゆる手段を使って、吐き気を楽にしましょう。体力が低下するので、必ず解決しない副作用です。そして、多くの場合で、解決できます。
抗がん剤によるしびれは、もっと楽にできます。
食道がんで、よく用いられる抗がん剤の1つであるシスプラチンで、特に注意しないといけない副作用があります。それは、しびれです。専門用語では、末梢神経障害と呼ばれます。
後遺症としてしびれが残り、自分で歩く事が困難になったり、ボタンを自分でつけれなくなることもあります。
しびれに関しては、適切な対処が必要です。
主治医には、しびれがでたときには、報告して、適切な対処をしてもらいましょう。
しかし、しびれは、病院から提案される治療方法では、十分に改善しないことが、多いです。そのような場合でも、しびれを改善させる方法は、あります。
しびれをとる特殊な漢方が、あるのです。

再発した部位に合わせた特殊な治療法と症状
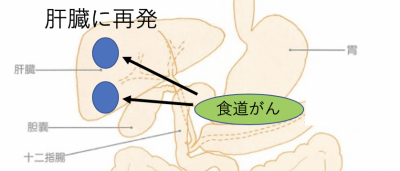
肝臓に再発している場合の治療法と症状
肝臓に再発している場合は、抗がん剤治療で制御していくことになります。
以下のような状態のことです。
もし、肝臓への再発の数が少数であり、肝臓以外にがんが存在せず、さらに、肝臓への再発の状態が長期間にわたって落ち着いているときは、以下の治療法が検討されることもあります。
- 放射線治療
- 手術
次に症状に関してですが、「再発したがんが、肝臓の大半を、占拠した段階」に至ってから、肝臓への再発による症状が、でることが多いです。
例えば、黄疸といった症状です。
ちなみに、採血で肝機能障害が出現した時に、「肝臓の再発巣が、悪化したのであろう」と心配される方が多いですが、そうではありません。
大半のケースは、抗がん剤などによる肝機能障害か、「再発したがんが、胆管という胆汁の流れ道を塞ぐこと」が、原因となっています。
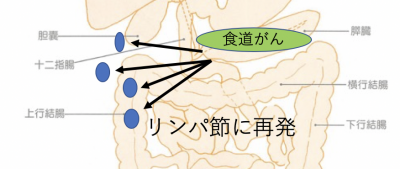
リンパ節に再発したときの治療法と、症状
再発したがんにより、リンパ節が腫大している場合は、抗がん剤治療で制御していくことになります。
以下のような状況のことです。
もし、リンパ節への再発が、一部分だけにとどまるときは、放射線治療を検討することもあります。
次に症状に関してですが、大きく腫れたリンパ節が、神経に触れれば、痛みがでます。
腫大したリンパ節が、臓器を圧排すれば、それに伴う症状が出ます。例えば、再発して腫大したリンパ節が、胆汁の流れ道を、押しつぶせば、黄疸が出現するといった感じです。
どの部位のリンパ節に再発して、さらにそのリンパ節がどの程度、腫れるかによって、症状は異なります。
腹膜播種の治療法と症状
腹膜とは、お腹の中の内臓を覆う膜のことです。そして、下の図の青の矢印のように、腹膜にがん細胞が散らばり、増殖することを、腹膜播種と呼びます。
手術で取り除けないので、抗がん剤治療が中心となります。
腹水がたまり、浮腫がでて、お腹がパンパンになったときの治療
腹膜播種がひどい状況になると、腹水がでます。腹水の量が非常に多いと、食事量が減り、全身の状態が悪くなることがあります。
腹水でお腹が張って辛いという症状をとるために、小さな針をお腹にさして、腹水を抜くことがあります。注意点として、腹水だけを抜くと、体の栄養成分も、抜けてしまうということです。
そのことを避けるために、腹水を抜いた後に、腹水を「ろ過+濃縮」して、腹水の中の栄養分だけを体内に戻す、腹水ろ過濃縮再静注法(CART)を行うことがあります。
食道がんによる痛みは、もっと、とる事ができる。
食道がんの治療を受けるときに、最も大切なことは、症状をとることです。
痛みがあるときは、痛み止めを飲む事になります。なかなかとれない痛みであるならば、モルヒネといった医療用麻薬を用いることに、なります。
痛みをとることを中途半端にして、治療を受けるべきでは、ありません。
痛みがある結果、食事量が減ったり、睡眠不足になって、体力が落ちる事もあります。体力が落ちると、病院の治療に耐えられなくなる事も、珍しくありません。
症状をとること、そして、体調を整えることを、第一目標にしましょう。その上で、病院の治療を受けましょう。
食道がんの治療では、その部分が、肝要になります。

再発の食道がんは治る?それとも、末期で余命を数える段階?そして末期症状とは?
「再発=末期がん」と、思われがちですが、再発の食道がんでも、完治される方は、います。
私が考える末期とは、自分の力で歩くことも食事をすることもできないほど、弱りきっている段階と考えます。そのような段階にならない限りは、受けるべき治療はあります。
また、食道がんの再発にも、いろんな状況が想定されます。
肝臓に再発した病巣が、1つだけある方
肺や肝臓に、無数の再発した病巣がある方
すべての抗がん剤治療を試み、治緩和ケアを提案される方
上記の通り、再発した食道がんといっても、いろんな段階があるのです。
そして、再発した食道がんであっても、完治にもってこれることも、あるのです。

さて、ここでは、効果の期待できる抗がん剤治療が提案することができない段階の対応について、詳しくお伝えします。
このような段階は、病気に伴う心と体の痛みを和らげる治療、つまり緩和医療が中心となります。
痛みがあるときは、痛み止めの薬の量を調節する。
精神的に落ち込んでいるときは、カウンセリングを受けたり、抗うつ薬の量を調節する。
そのような治療を中心に行います。
もちろん、がんと診断された時期から、上記のことを、同時並行で行っています。「効果の期待できる抗がん剤治療が提案できない段階」は、これらを、より強化していくということです。
緩和医療を受けることも、より長く生きていくことにつながることは、証明されています。
抗がん剤、手術、放射線治療だけが、より長く生きていくための治療ではないことを忘れてはいけません。抗がん剤、手術、放射線治療を受けなくても、体調を整えることを心がけるだけでも、より長く生きられます。
そのために、漢方や薬膳的な食事といった東洋医学も、取り入れるべき価値のあることです。
そして、毎日の生活に、楽しみを持ちながら、生活できるようにしましょう。
さて、食道がんのガイドラインと、延べ5000人以上の、がんの方を診療した経験を踏まえて、説明してきました。
最後に、まとめとなりますが、食道がんと戦うためには、以下の点に注意が必要です。
- 抗がん剤治療、放射線治療、手術をバランスよく用いる
- 病院での治療で、体力を消耗しないようにすること
- 適切な漢方
- 適切な食事内容
その結果、食道がんによる症状を、楽にできます。
食道がんを、もっと小さくしていくことも、できます。
余命宣告をされていたとしても、もっと長く生きることは、できます。そして、食道がんに負けない体を作っていきましょう。
そのために、知っておくことがあります。