子宮頸がんの治療の流れ|症状、診断そして治療までを医師が解説

こんにちは。加藤隆佑です。がん治療の専門医として、小樽協会病院で勤務しています。
さて、私の18年間のがん治療の経験を踏まえて、子宮頚がんの治療の流れと、子宮頚がんを克服するためのコツを書いていきます。
目次
子宮頸がんの初期症状(自覚症状)
子宮頸がんは、子宮の入り口の子宮頸部とよばれる部分にできます。
婦人科の診察で、観察や検査がしやすいため、発見されやすいです。また、早期に発見すれば、治りやすいがんです。しかし、進行すると治癒が難しいことから、早期発見です。
しかし、初期の子宮頸がんは、全く症状がありません。
そこで、症状がなくても、20歳を過ぎたら、2年に1回は、子宮がんの検診を受けることが勧められています。
30歳を過ぎたら、5年ごとに、ヒトパピローマウイルスの検査を受けることで、細胞診の検査の代用もできます。
さて、子宮頚がんが進行するにつれて、月経中でないときや、性行為の際に出血したり、普段と違うおりものが増えることがあります。月経の血の量が増えることもあります。
さらに進行すると、下腹部痛、腰痛、下肢痛や血尿、血便、排尿障害が現れることもあります。
このような症状がある場合は、子宮頸がんの可能性を視野に入れて、検査をする必要があります。
ためらわずに、早めに受診することで早期発見につながります。
子宮頸がんを疑う症状がある時に行われる検査とは?
はじめに超音波検査と、細胞診検査をすることになります。その検査で子宮頸がんが疑わしいときには、組織診の検査をすることになります。
子宮頸がんの超音波検査とは?
子宮頸がんを疑わせる所見があるかを確認します。もし、そのような所見があるならば、性質や状態をみたり、腫瘍と周囲の臓器との位置関係や、別の臓器やリンパ節への転移の有無を調べたりします。
2つのやり方があります。
1、体表からの超音波検査
超音波装置を体の表面にあてて、腹部の中の観察をします。
2、腟の中から超音波検査
腟の中から超音波をあてて調べる超音波検査です。より近い距離から、子宮やその周囲の臓器の状態を確認できます。
細胞診検査とは?
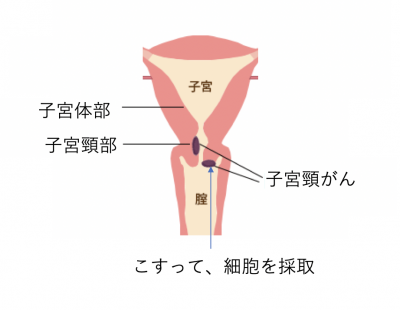
子宮の頸部、つまり膣の奥にある子宮の入り口の部分を、綿棒、ブラシ、またはヘラのような器具でこすって、細胞を採取します。
そして、顕微鏡で正常な細胞かどうかを確認します。
この検査で生じる痛みは、通常それほど強いものではありません。
もし、この検査で子宮頸がんが疑わしい場合には、次のステップに進みます。
膣拡大鏡検査(コルホスコープ検査)による組織診断
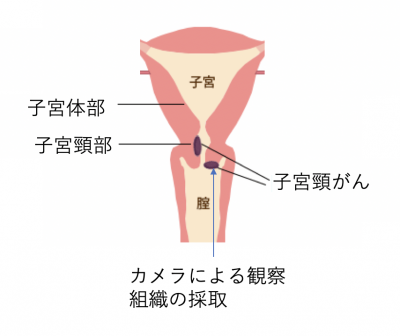
膣拡大鏡で、がんができやすい部位を確認します。ちなみに、膣拡大鏡はコルホスコープとも呼ばれます。
そして、異常所見があれば、小さな組織を、切り取ります。その組織を用いて、顕微鏡で観察して診断します。子宮頸がんであることの確定診断に用います。これを組織診断と言います。
ちなみに、前述しました細胞診では、こすりとった結果、がんから落ちてきた細胞を観察するだけで、少量の細胞しか採取できません。
一方で、こちらの検査では、細胞診に比べれば、より多くの細胞を採取できるために、より精度の高い診断ができます。
この検査では、痛みを感じたり、出血したりする場合があります。
そして、この検査は、外来にて実施可能です。
注意点としては、採取する組織が、細胞診の時よりも多いとはいえ、はっきりと診断をつけれないことがあります。そのような場合は、何回か組織診を行うこともあります。
診断がはっきりとつかない場合には、「円錐切除術」とよばれる方法で、組織診を行うこともあります。そして、診断をつけていきます。
最も早期の段階の子宮頸がんと判断された場合も、治療として「円錐切除術」が行われます。
実際に、子宮頸部の円錐切除術を行い、最も早期の段階の子宮頸がんであると診断され、さらに全て取り切れていれば、治癒と判断され、子宮全摘といった手術は必要なくなります。
「円錐切除術」は、入院する必要があります。
さて、子宮全摘といったような手術が必要と思われる、子宮頸がんの診断になれば、さらに追加の検査をして、子宮頸がんの広がりなどを確認します。
子宮頸がんのCT検査とは?
CT検査では、X線を利用して、卵巣から離れた場所への転移の有無や、リンパ節転移の有無などを確認します。
子宮頸がんのMRI検査とは?
磁気を利用して、周囲の臓器への腫瘍の広がりや、腫瘍の大きさ、性質や状態を確認します。
子宮頸がんにおける血液検査とは?
血液検査によって、以下のことがわかります。
1、腫瘍マーカー
子宮頚がんではSCC,CEA, CYFRA と呼ばれる腫瘍マーカーなどを検査します。
ただし、がんがあっても、必ずしも腫瘍マーカーが上昇するとは限りません。
腫瘍マーカーは、手術後の再発のチェックや抗がん剤治療の効果判定の参考に使われます。
2、臓器の機能が正常化かどうか?
腎機能や肝臓の機能を確認します。
もし、これらの臓器の機能が低下しているようであれば、手術や抗がん剤治療による合併症が起こりやすくなります。
糖尿病がないかどうかも、チェックします。
糖尿病があり血糖値が高いときは、子宮頸がんの治療の前に、糖尿病の治療を優先しないといけないことも、あります。
さて、これらの検査結果を総合して、子宮頸がんのステージを決定します。
そして、ステージごとに治療方針は、定まっているので、それに従い治療をしていきます。
子宮頸がんのステージについて
ステージの詳細は、以下の通りです。
上皮内がん:がん細胞が、子宮の一番表面の細胞に、とどまっている状態です。
もっとも初期のがんです。
ステージ0と呼んでも良いでしょう。
ステージ1:がんが、子宮頸部のみに認められ、ほかに広がっていない
ステージ1は、さらに、以下のように分けられます。
ステージ1A
子宮の表面から少し深い部分に、がんが浸潤している段階。がんの広がりは7ミリ以下。
ステージ1B1は、がんの大きさが4センチ以下
ステージ1B2は、がんの大きさが4センチ以上
ステージ2:がんは子宮頸部を超えて広がっているが、膣の壁の下方1/3や、骨盤の壁には、達していない。
ステージ2は、さらに、以下のように分けられます。
ステージ2A1は、がんの大きさが4センチ以下
ステージ2A2は、がんの大きさが4センチ以上
ステージ2Bは、がんは、子宮から顔を出し、子宮の隣の組織に食い込んでいる。
ステージ3:がんは、膣の壁の下方1/3に達しているか、もしくは、「子宮の隣の組織に食い込んでいた子宮頸がんが、骨盤の壁にまで到達した状態」
以下に、臓器の位置関係が分かる絵を書きましたので、ご参照ください。
ステージ4
ステージ4は、さらに以下のように分類されます。
ステージ4a:膀胱や直腸の粘膜に、がんが広がっている。
ステージ4b:小骨盤腔を超えて、がんの転移がある。
ステージに応じた治療法
子宮頸がんは、若い方も、かかる確率が高いがんです。そこで、妊娠を希望される方と、そうでない方で、手術のやり方が異なることがあります。
具体的には、ステージ0、ステージ1A1、ステージ1A2、ステージ1B1ならば、妊娠ができるような術式で、がんを切除できないか、検討されます。
ステージ0の子宮頚がん
子宮頸部円錐切除術という、体への負担が少なく、日帰り治療も可能な場合もある治療法になります。
子宮の頸部を円錐状に切り取ります。
治療後も、妊娠することは可能です。
ただし、この治療で取り除いた病巣を、顕微鏡で観察すると、「がん細胞が、深くに浸潤している」ことが、判明することがあります。
その場合は、追加治療として、子宮を全摘することになります。
ステージ1A1、ステージ1A2の子宮頸がん
がん細胞が、子宮の表面にとどまらず、深くに浸潤している段階です。
放射線治療と、手術が同等の成績です。
手術ならば、「子宮と、がんが転移している可能性のある骨盤内のリンパ節」を取り除きます。
妊娠を希望する場合は、特殊な手術の方法を採用されることがあります。
子宮頚がんの部分のみを手術で取り除く、広汎(こうはん)子宮頸部摘出術という方法です。
その場合は、卵巣と子宮を残すことができるので、妊娠が可能です。
ステージ1B1、ステージ2A1の子宮頸がん
がんの大きさは、4センチ以下で、膣の壁の下1/3のところや、骨盤の壁には、達していない状態のことです。
放射線治療と、手術が同等の成績です。
それぞれの治療の特徴を主治医から聞き、その上で、あなたの意向にあった治療が、選択されます。
またステージ1B1の一部のケースも、先ほどお話した妊娠可能な術式が採用されることがあります。
注意点が1つあります。
腹腔鏡の治療は、体への負担は少ないです。
しかし、開腹による手術に比べて、生存率や再発率が劣っていることが、2018年に判明してしまいました。
今後は、開腹による手術、もしくは放射線治療が主流になると思われます。
ステージ1B2、ステージ2A2の子宮頸がん
がんの大きさは、4センチ以上で、「膣の壁の下方1/3や、骨盤の壁」には、達していない状態のことです。
「放射線治療と抗がん剤治療の同時併用」と、手術は、同等の治療成績です。
手術による治療を受けた場合は、その結果によっては、再発率を下げるために、「放射線治療」もしくは、「放射線治療+抗がん剤」を追加で受けた方が良いことも、あります。
がんを手術で全部切除できたように見えても、がん細胞が、すでに別の臓器に転移している可能性があるからです。
抗がん剤は、「シスプラチン(パクリタキセルという抗がん剤を加えることあり」を用いた抗がん剤が用いられることが多いです。
また、問題点として、手術後に「放射線治療+抗がん剤」や「放射線治療」を受けると、リンパ浮腫や排尿障害の起きる可能性が高くなることです。
そのようになる可能性を少しでもさげるために、放射線治療をIMRTという特殊な手法を用いて行うことがあります。
また、万が一、リンパ浮腫になってしまっても、適切な対処法をすることにより、症状を改善させることができます。
特に、手術でリンパ節郭清をしていたら、100%の方がリンパ浮腫0期と考えるべきです。
リンパ浮腫の症状を、早く見つけて、症状が、重くならないようにする事が大事です。セルフチェックのポイントは、つまむなどして探して、左右差がないことを確認しましょう。太腿の内側に左右差があれば、リンパ浮腫です。
リンパ浮腫との付き合い方として、やっていけない事はなく、運動の種類もこだわらなくて良いです。
しかしながら、重い荷物や、長時間の立ち仕事、高温のサウナなどはNGになります。
ステージ2B の子宮頸がん
がんは、子宮から顔を出し、子宮の隣の組織に食い込んでいる状態です。
アメリカでは「放射線治療と抗がん剤治療の同時併用」が、最も推奨されています。
しかし、日本においては、手術も、治療の選択肢の1つになっています。
手術の後は、再発率を下げるために、「放射線治療」もしくは、「放射線治療+抗がん剤」を追加で受けるケースが多いです。
ステージ3、ステージ4Aの子宮頸がん
遠くの臓器に転移はしていませんが、かなり広がっているために、手術で取り除くことはできません。
放射線治療と抗がん剤治療の併用になります。
抗がん剤は、「シスプラチン(パクリタキセルという抗がん剤を足すことあり」を用いた抗がん剤が用いられることが多いです。
標準的な治療ではないですが、縮小させたのちに、手術を試みることも、あります。
また抗がん剤治療を受ける体力がない方は、放射線治療だけになることもあります。
放射線治療だけであっても、完治する方はいます。
放射線治療だけによる治療の5年生存率は以下の通りです。
ステージ3:50パーセント、ステージ4A:10パーセント
ステージ4Bの子宮頸がん
ステージ4Bといっても、いろんな状況が考えられます。
治療によって、根治もしくは、がんの長期にわたる制御の可能性が見込まれるときは、放射線治療、抗がん剤、手術を組み合わせた治療になります。
子宮頸がんは、完治を望める病気になりました。
子宮頸がんは、以前に比べると、克服できる病気になってきました。
一方で、さらに、生存率をあげたり、再発率をさげるために、病院の治療に加えて、取り入れるべきことも、あります。
病院で受ける治療は大切ですが、それだけでは、十分ではないのです。
たとえ、余命宣告をされていたとしても、もっと長く生きることは、できます。
そして、子宮頸がんに負けない体を作っていきましょう。そのために、知っておくことがあります。




