乳がんのステージ別と、転移した部位別の治療法を、医師が解説!ステージ4や再発でも克服を目指す!
こんにちは。加藤隆佑です。がん治療の専門医として、総合病院で勤務しています。
乳がんを克服するためのコツがあります。
また、乳がんの抗がん剤治療の副作用をとるために、知っておくべきことも、あります。
私の16年間のがん治療の経験を踏まえて、あなたの乳がんの悩みの解決の手助けになることを、書いていきます。
乳がんの初期症状(自覚症状)と、その取り除き方
乳がんは、検診を受けて、指摘される場合や、自分で触った時に、しこりとして、気付くことが多いです。
一方で、遠くの臓器に転移したような進行した状態で、乳がんが見つかる場合もあります。進行した状態であっても、症状に乏しいときがあるのです。
乳がんと診断されたときに、腰、背中、肩の痛みが続く場合には、骨への転移が疑われます。
脇の下のリンパ節が腫れている場合は、リンパ節への転移が疑われます。
それらによる症状は、病院での治療を受けることにより、改善していきます。
また、BRCA1、BRCA2という遺伝子が関係する、家族性の乳がんもあります。しかし、全体の1割にも、満たないです。
乳がんのステージの決め方
マンモグラフィー、超音波検査をします。そして、乳房のしこりに針をさして、病変の一部を採取して、がんかどうかを確定します。
次に、CT、MRIで、転移していないかを確認します。
ステージは、超音波検査、CT、MRI所見より、決定します。
ステージの詳細は以下の通りです。
・ステージ0:乳管内にとどまっているがん
・ステージ1:しこりの大きさが2cm以下で、リンパ節や別の臓器には転移していない。
・ステージ2A:しこりの大きさが2cm以下で、わきの下のリンパ節に転移がある状態。もしくは、しこりの大きさが2~5cmでリンパ節や別の臓器への転移がない状態。
・ステージ2B:しこりの大きさが2~5cmで、わきの下のリンパ節に転移がある状態。もしくは、しこりの大きさが5cmを超えるが、リンパ節や別の臓器への転移がな状態。
・ステージ3:わきの下のリンパ節に転移があり、そのリンパ節が、周囲の組織とくっついている状態。もしくは、脇の下のリンパ節にとどまらず、さらに広い範囲(胸骨や鎖骨の近く)に広がっている状態。
・ステージ4:別の臓器に転移している状態。よく見られる転移する場所は、骨、肺、肝臓、脳などである。
ステージを決める最大の目的は、治療方針を決めることにあります。
ステージを通じて、あなたが、以下のうちの、どの段階にいるかを、知ることが大切です。
手術だけで、よいか?
手術であれば、術後に再発を予防するために抗がん剤治療、もしくはホルモン療法を受けたほうがよいか?
手術はしないで、抗がん剤治療がよいか?
また、乳がんの細胞には、いくつかの顔つきがあります。
顔つきを決める1つの要素が、がん細胞の中に、ホルモン受容体があるか、無いかです。ホルモン受容体があると、女性ホルモンが、がんの増殖を促すことになります。
そして、ホルモン受容体を邪魔するお薬を使えば、がんの増殖を止められることになります。
がんの顔つきを決めるもう1つの要素が、HER2というタンパクがあるか、無いかです。
HER2というタンパクがあれば、HER2を遮断するお薬を用いると、がんは、小さくなります。
以上のことを踏まえて、以下のような4つのグループにまとめられます。
グループごとに、治療に用いられる薬が決まっています。どのような薬を用いるかを判断するために、4つのグループの、どこに、該当するかを決めることが、大切なのです。
薬剤をうまく利用することが、大切ですが、それ以外にも、乳がんを克服するために取り入れるべきことがあります。
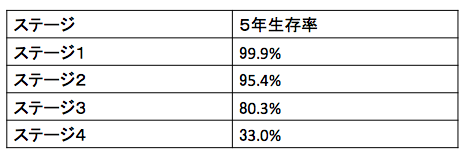
ステージに応じた治療法と生存率
ステージ1、ステージ2、並びにステージ3の一部の乳がん
手術で、乳がんを取り除きます。
手術に関しては、乳房を温存する方法と、乳房を全摘する方法があります。
最近は、乳房を全摘しても、その後、乳房を再建できる技術が発達しました。
また、がんが大きい場合は、乳房を全摘することは、避けられません。しかし、手術前に、抗がん剤でがんを縮小させることにより、「乳房を全摘しなくても、がんを切除できるケース」も、増えてきています。
さて、手術後に、切除したがんを検査して、がんの広がりや顔つきを、もう一度、調べます。そして、再発の危険性を評価します。
その結果に応じて、再発を予防するために、どのような薬物療法(ホルモン療法、抗がん剤治療、分子標的治療)や放射線治療を、受けるべきかを判断します。
さて、その際の問題の1つに、以下のようなことがあります。
「手術後に、再発率を下げるために、なんらかの抗がん剤療法を受けたほうがよいかの判断が、医師によって意見が別れる。」
そのような場合は、Oncotype DX®検査という検査を受けるとよいです。
日本では、いまだに保険診療では受けることができない検査ですが、アメリカやヨーロッパでは、保険診療で受けることができる検査です。
具体的には、以下の状態のときは、Oncotype DX®検査を受けると良いです。
・閉経前および閉経後のリンパ節転移陰性であり、さらにホルモン受容体陽性の浸潤性乳がん
・リンパ節転移陽性であり、さらにホルモン受容体陽性の浸潤性乳がん
以上の検査を受けることにより、「本来であれば受ける必要のない抗がん剤治療を、受けてしまうこと」を、避けられます。
また、抗がん剤治療を術後にすることになったならば、以下のどれかの治療になることが多いです。
アドリアマイシン+エンドキサン(AC療法)
AC療法を数回した上で、次にタキサン系の薬剤(パクリタキセル、ドセタキセルなど)
エピルビシン+エンドキサン+フルオロウラシル(FEC療法)を数回した上で、次にタキサン系の薬剤
がん細胞にHER2タンパクを認める時は、ハーセプチンという薬剤も、上記の治療に加えます。
ホルモン受容体が陽性のときは、以下のどれかの薬剤が、用いられることが多いです。
アナストロゾール(製品名は、アリミデックス)、エキセメスタン(アロマシン)、レトロゾール(フェマーラ)、タモキシフェン(ノルバデックス)
薬物療法を加えることにより、10%ほど再発率を下げることができます。
手術ですべて取り除くことが難しいステージ3の乳がん
遠隔転移はしていなくても、大きすぎて、手術で、切除できないときがあります。
その場合は、抗がん剤でがんの縮小を計ります。手術で切除できるくらいに小さくなれば、手術による切除を試みます。
用いられる抗がん剤、ホルモン剤は、先ほど提示したものと、同じです。
話はそれますが、最近は、手術で全部取りきれる見込みの高いステージ3の乳がんであっても、手術前に抗がん剤治療によって、縮小させてから、手術をするケースが多いです。
ステージ4の乳がん、もしくは、再発乳がん
肝臓、肺、腹膜、複数のリンパ節に、がん細胞がある状態のことです。この状態は、がん細胞が、体に広く散らばっていると予想されます。
ホルモン受容体が陽性ならば、「ホルモン療法」と「抗がん剤治療」が中心となります。
HER2陽性ならば、「HER2たんぱくを標的とする分子標的薬」と「抗がん剤治療」が中心となります。
ホルモン受容体とHER2が陽性ならば、「HER2受容体を標的とする分子標的薬」、「抗がん剤治療」、「ホルモン療法」が中心となります。
実際に、用いられる薬剤をご紹介します。それらの薬剤で治療を受けるときの、気をつけることも、書いていきます。
・ ホルモン療法に用いられる薬
アナストロゾール(製品名は、アリミデックス)、エキセメスタン(アロマシン)、レトロゾール(フェマーラ)、タモキシフェン(ノルバデックス)、トレミフェン(フェアストン)、フルベストラント(フェソロデックス)
最近は、ホルモン療法の際に、アフィニトールやイブランスといった分子標的薬を併用する選択肢も、でました。
・ 抗がん剤治療で用いられる薬で、切れ味の良いもの
1、ドセタキセル+シクロホスファミド(エンドキサン)(TC療法)
2、エピルビシン+シクロホスファミド+フルオロウラシル(FEC療法)
(FEC療法の代わりに、AC療法などが用いられることもあり)
3、ドセタキセル、パクリタキセル、もしくはアブラキサン
4、TS-1単剤(もしくはゼローダ単剤)
また、2018年より、BRCAという遺伝子に変異がある場合は、リムパーサという分子標的薬を用いることが、できるようになりました。
・ 抗がん剤治療で用いられる薬で、それほど切れ味が良くないもの
エリブリンメシル酸塩(製品名はハラヴェン)、ジェムザール(ゲムシタビン)、ビノレルビン(ナベルビンなど)、イリノテカン
・HER2受容体が、がん細胞にある時に用いられる薬
1、トラスツズマブ(ハーセプチン)+ペルツズマブ(パージェタ)
(パクリタキセルという抗がん剤と併用されることが多い)
2、トラスツズマブエムタンシン(カドサイラ)
3、ラパチニブ(タイケルブ)
(ゼローダという抗がん剤と併用されることが多い)
さて、上記のデータは、2005年から2007年の間に、乳がんの診断や治療を受けた患者様に基づいたデータです。
つまり、10年前の治療に基づくものですので、現在の発達した治療であれば、よりよい治療成績になっています。
しかし、まだ満足のできる治療結果ではありません。
さらに高い確率で乳がんを克服していくことは、できます。
乳がんの抗がん剤の効果
ステージ4の乳がんの治療法のところに、「切れ味のよい抗がん剤」と、「切れ味の良くない抗がん剤」という分類になっていることに、気づかれたでしょうか?
切れ味のよい抗がん剤は、かなりの治療効果を期待できます。そして、切れ味のよい抗がん剤を優先的に使っていくことになります。
しかし、切れ味のよい抗がん剤を用いても、がんが制御できなくなり、「切れ味のそれほど良くない抗がん剤」の選択肢しかない段階が、来ることがあります。
具体的には、以下のようなお薬の選択肢しかない場合です。
ハラヴェン、ジェムザール、ナベルビン、イリノテカン
そのような場合は、抗がん剤治療の副作用によって、体力を消耗する割に、がんが制御できないという結果に終わることも、珍しくありません。
体力の消耗が激しい時は、無理に抗がん剤を受けないほうが、よりときもあるとも、言えます。
無理な治療が、寿命を短くするのです。
また、切れ味の良い抗がん剤の選択肢がない段階において、以下のような治療法を受ける価値がないかを、検討してもよいでしょう。
なんらかの治験も視野にいれることができないか?
放射線治療を、本当にすることは、できないのか?
ラジオ波で、局所コントロールは、できないか?
血管内治療をする適応はないか?
探してみると、受けるべき価値のある治療法があるものです。
標準的な治療である抗がん剤以外に、取り入れるべき価値のあることは、あります。
そして、乳がんをさらに小さくさせていきましょう。
乳がんの抗がん剤の副作用
抗がん剤は、がん細胞だけでなく正常な細胞にも影響を与えます。
特に髪の毛、口や消化管などの粘膜、あるいは血球をつくる骨髄は、影響を受けやすいです。その結果、脱毛、口内炎、下痢が起こったり、白血球の数が少なくなることがあります。
全身のだるさ、吐き気、手足のはれ、しびれ、心臓への影響として動悸(どうき)、肝機能障害、腎機能障害が出ることもあります。
こうした副作用が、どの程度出るかに関しては、個人差があります。
副作用が著しい場合には、抗がん剤の量を減らしたり、抗がん剤治療の中断を検討することもあります。
あなたが、辛いと思っている副作用を、主治医に、しっかり伝えましょう。
あなたが、伝えないと主治医に分かってもらえない副作用が、あるのです。
副作用対策をしてもらいましょう。
最近は副作用を、かなり取り除けるようになっているのです。
例えば、以前は、抗がん剤による吐き気で悩まれる方が、非常に多かったです。しかし、最近は、そのようなことは、減りました。非常によく効く吐き気止めが、使えるようになったからです。
以前とは、比べものにならないくらいに、吐き気に悩まされずに、治療を受けられるようになってきています。
そのような事実があるにもかかわらず、吐き気に悩まされながら治療を受けられている方がいらっしゃるのも、事実です。
その原因として、以下の理由があげられます。
副作用で苦しんでいることを、主治医が把握できていない。
主治医が副作用対策を、熟知していない。
本来であれば悩まなくてもよい症状に、悩まされることがあるのです。
もう一つ忘れてはいけない理由は、過剰な量の抗がん剤が投与されていることがあります。
もう少し具体的にお伝えします。
一般的な抗がん剤は、体重と身長から、投与量を計算します。体重が減れば、抗がん剤も減らさないといけません。
しかし、体重が減ったにも関わらず、従来の体重の量で、抗がん剤が投与されていることがあるのです。
それは、過剰な量の抗がん剤になり、強い副作用がでることになります。
体重の1kg程度の増減は、気にしなくてもよいですが、それ以上の体重の増減のときは、主治医に伝えるべきです。
さて、アドリアマイシンやハーセプチンによって、引き起こされる心不全にも注意しないといけません。
特にアドリアマイシンは、いったん心機能が低下してしまうと、心機能は元に戻らないと言われています。ちなみにハーセプチンに関しては、やめれば、心機能は元に戻ります。
心臓の機能が低下してきた兆候がでたら、そのお薬をいったんやめないといけません。具体的には、体重が急に増えてきたり、息切れをするようになったら、主治医に伝えましょう。
また、乳がんでよく用いられる抗がん剤の1つであるパクリタキセルや、ドセタキセルのしびれ(末梢神経障害)にも、要注意です。
後遺症として、しびれが残り、自分で歩く事が困難になったり、ボタンを自分でつけれなくなる事もあります。
しびれに関しては、適切な対処が必要です。主治医には、しびれがでたときには、報告して、適切な対処をしてもらいましょう。しびれを予防する方法もあります。
いろんな副作用対策があるわけですが、問題点として、すべての主治医が副作用対策を熟知しているわけではない事が挙げられます。
こちらでは、もっと楽に抗がん剤を受けて、乳がんを克服していくことは、できます。
転移した部位に合わせた治療法
肝転移
肝臓に転移していると、ステージ4の段階になります。したがって、ステージ4の治療に基づいた治療を受けることになります。つまり、抗がん剤、ホルモン剤などによる薬物治療です。
肝臓に転移している個数が、少数であり、肝臓以外にがんが存在せず、さらに、肝転移の状態が長期間にわたって落ち着いているときは、以下の治療法が検討されることもあります。
血管内治療
ラジオ波焼却術(RFA)
放射線治療
手術
リンパ節転移
乳房の周りの転移しているリンパ節ならば、手術で取り除くことになります。
この場合は、ステージ2かステージ3に該当します。
一方で、広い範囲に転移している場合のリンパ節転移は、手術で取り除くことは、不可能であり、ステージ4の診断となります。その場合は、ステージ4の治療に準じた治療、つまり抗がん剤治療が中心となります。
腹膜播種
お腹の中に、腹膜という部位があります。そこに、種がまかれるように体の中にバラバラと、がんが広がることです。その場合は、ステージ4の治療に準じた治療、つまり抗がん剤治療が中心となります。
腹膜播種がひどい状況になると、腹水がでます。腹水の量が非常に多いと、食事量が減り、全身の状態が悪くなることがあります。
そのような状況での、抗がん剤治療は、副作用のリスクが高くなるので、慎重に行わないといけません。
そのような状況でも、治療によって、がんを制御できれば、腹水を減らすことができます。
また、腹水によって、腹部膨満感が強く感じることがあります。そのような場合は、小さな針をさして、腹水を抜くことがあります。
腹水を抜くだけですと、体の栄養分も、抜けてしまいます。
それをさけるために、抜いた腹水を「ろ過+濃縮」した後に、栄養分だけを体内に戻す腹水ろ過濃縮再静注法(CART)を行うことがあります。
骨転移
乳がんは、骨に転移しやすいがんです。
再発の場合も、骨転移として再発するケースが、多いです。
さて、骨転移に対する治療としては、薬物療法と、放射線治療です。
薬物療法では、骨粗しょう症の治療薬を用います。骨の転移による骨折を予防するためです。具体的には、ビスフォスフォネート製剤やデノスマブという名称の薬を服用します。
放射線治療では、痛みの緩和や、骨折の危険性が高い場合に、行われます。
同時にステージ4や再発に準じた薬物療法(抗がん剤治療、ホルモン剤)になります。
脳転移
脳転移には、放射線治療による効果が期待できます。
脳全体に放射線を照射する「全脳照射」と、転移がある部分にのみ放射線を照射する「定位放射線治療」があります。
転移の個数が少ない場合は、「定位放射線治療」になります。転移の数が多い場合は、「全脳照射」になります。
「全脳照射」に「定位放射線治療」が併用されることもあります。
同時にステージ4に準じた薬物療法(抗がん剤治療、ホルモン剤)になります。
ちなみに、「定位放射線治療」は、ピンポイント照射と言われ、高用量の放射線を当てます。
その治療により、脳に転移したがんを、完全に消すこともできます。
乳がんステージ4や再発の乳がんは治る?それとも、末期で余命を数える段階?そして末期症状とは?
「ステージ4、再発=末期がん」と、思われがちですが、ステージ4でも、寛解(画像上でがんを指摘できない状態)にもっていける方は、います。
私が考える末期とは、自分の力で歩くことも食事をすることもできないほど、弱りきっている段階です。そのような段階にならない限りは、受けるべき治療はあります。
また、ステージ4(もしくは再発)にも、いろんな状況が想定されます。
肺に転移が1つだけある状況
骨や肝臓に無数の転移のある状況
すべての抗がん剤治療を試み尽くし、緩和ケアを提案される状況
上記の通り、ステージ4(もしくは再発)といっても、いろんな段階があるのです。
さて、ここでは、効果の期待できる抗がん剤治療が提案することができない段階の対応について、詳しくお伝えします。
このような段階は、病気に伴う心と体の痛みを和らげる治療、つまり緩和医療が中心となります。
痛みがあるときは、痛み止めの薬の量を調節する
精神的に落ち込んでいるときは、カウンセリングを受けたり、抗うつ薬の量を調節する
そのような治療を中心に行います。
もちろん、がんと診断された時期から、上記のことは、同時並行で行います。「効果の期待できる抗がん剤治療が提案できない段階」は、そのことを、より強化していくのです。
この段階における治療は、決まったやり方があるようで、ありません。医師の力量が、かなり問われるところです。
そして、緩和医療をうけていただくことも、より長く生きていくことにつながることは、証明されています。
抗がん剤、手術、放射線治療だけが、より長く生きていくための治療ではないことを忘れてはいけません。
ここまでについて、いかがでしょうか?
乳がんの治療の概要を分かっていただけたでしょうか?
あなたが、ちょっとした工夫を取り入れるだけで、乳がんによる症状が楽になることもあります。
他のドクターから、主治医から提案されなかったような治療法を提案してもらったおかげで、乳がんを克服された事例もあります。
そのようなことも、取り入れていくとよいです。
そして、乳がんを、もっと小さくしていきましょう。
そのために知っておいてほしいことは、こちらで公開しています。